كابوس شرق المتوسط يصيب مليون إنسان سنويا.. مرض الليشمانيات الجلدي يضرب 70% من الإقليم

يعيش إقليم شرق المتوسط في حالة حرب دائمة مع الأمراض المدارية، والتي تتسبب في حالات وبائية كثيفة في المناطق الأكثر فقرًا.
إقليم شرق المتوسط
وينوء إقليم شرق المتوسط بعبءٍ ثقيلٍ من أمراض المناطق المدارية المهملة، ففي عام 2019، احتاج نحو 77.8 مليون شخص في الإقليم إلى تدخلات لمكافحة هذه الأمراض، بينما يؤدي استمرار الصراع المسلح والتشريد القسري للسكان إلى زيادة تعرضهم للمرض وضعفهم، وعودة ظهور هذه الأمراض واستمرارها.

وفي بيان، أعلن مكتب شرق المتوسط بمنظمة الصحة العالمية أن الإقليم تخلص من داء الفيل، بوصفه مشكلة صحية عامة في مصر واليمن "التراخوما"، أو ما يعرف بـ(الرمد الحبيبي) في عُمان والمغرب وإيران، بينما لا يزال داء "الليشمانيات الجلدي" يمثل تحديًّا كبيرًا وعبئًا عالميًّا.
وفي بيان أصدره المكتب الإقليمي للمنظمة بمناسبة يوم الأمراض المدارية الذي يتم الاحتفال به، 30 يناير، قال الدكتور بن سالم أحمد المنظري، المدير الإقليمي للمنظمة: إن إقليم شرق المتوسط يتحمل 70% من العبء العالمي لمرض الليشمانيات الجلدي.
الليشمانيات الجلدي
ويسبب هذا المرض آفات جلدية، تتمثل بشكل أساسي في التقرحات، في الأجزاء الظاهرة من الجسم مخلفًا ندوبًا دائمة وعجزًا خطيرًا أو وصمًا اجتماعيًا، وتركزت أكثر من 85% من حالات الإصابة به عام 2020، في 10 بلدان، معظمها ينتمي لإقليم شرق المتوسط، وهي أفغانستان والجزائر والبرازيل وكولومبيا والعراق وليبيا وباكستان وبيرو وسوريا وتونس، ويُقدّر عدد الحالات الجديدة سنويًا بما يتراوح بين 600 ألف ومليون حالة.
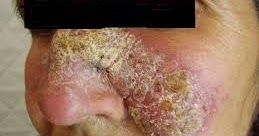
ويُعد داء الليشمانيات مرضًا شائعًا جدًا في العالم على اختلاف أنواعه الباطنية والجلدية، حيث أن أكثر الأنواع انتشارًا هو داء الليشمانيات الجلدي، حيث يصيب داء الليشمانيات الجلدي الجلد ويؤدي إلى ظهور جروح متقرحة يصل قطر الواحد منها إلى بضعة سنتيمترات وتدوم لأشهر طويلة على الرغم من العلاجات المختلفة.
طفيليات أحادية الخلية
ينجم داء الليشمانيات الجلدي عن اختراق طفيليات أحادية الخلية من نوع الليشمانيات إلى الجلد إثر تعرض المصاب للدغة أو لسعة من أنثى ذباب الرمل من عائلة الفواصد؛ لذلك تكون المناطق المعرضة للإصابة هي مناطق الجسم التي تكون غير مغطاة عادةً، مثل: منطقة الوجه والأطراف.
الطفيل المسبب لداء الليشمانيات الجلدي هو طفيل أحادي الخلية من نوع الليشمانيات يستطيع العيش والتكاثر في داخل خلايا الجهاز المناعي التي تسمى الخلايا البلعمية (Macrophages) التابعة لجسم الكائن الثديي المضيف، كما أن بإمكانه العيش والتكاثر أيضًا في أمعاء ذبابة الرمل.
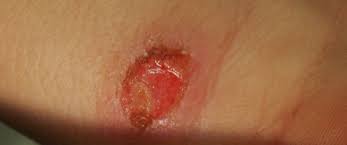
كيف تحدث العدوى؟
ينتقل الطفيل إلى الإنسان عند تعرضه للدغة من ذبابة الرمل التي تكون قد أصيبت بالعدوى عند لسعها لثديي مصاب، أي أن هنالك مثلثًا يعد مستودعًا لهذه الطفيليات في الطبيعة.
والذبابة التي تقوم عن طريق اللسع بنقل الطفيل إلى الإنسان الذي يُلسع ويصاب بالعدوى، لكن لا تنتقل العدوى من إنسان إلى آخر.
وتتواجد ذبابة الرمل في معظم المناطق حيث تشبه هذه الذبابة بعوضة صغيرة لا يتعدى حجمها 1 - 3 ملليمتر وتسبب لسعتها ردة فعل مماثلة للسعة البعوض.
لا يحمل معظم ذباب الرمل الطفيل وبالتالي لا تستطيع نقل العدوى حيث فقط في المناطق المصابة أي التي يعيش فيها فئران الرمل يمكن العثور على ذباب الرمل المصاب بالعدوى والذي يستطيع نقل الطفيل بواسطة اللسع، وبناء عليه قد تتغير حدود المناطق المصابة بشكل طفيف وفقًا للتغيرات التي قد تطرأ على مجموعات فأر الرمل، لكن الإصابة بالعدوى تحدث عادةً عند تنقّل الإنسان في هذه المناطق.
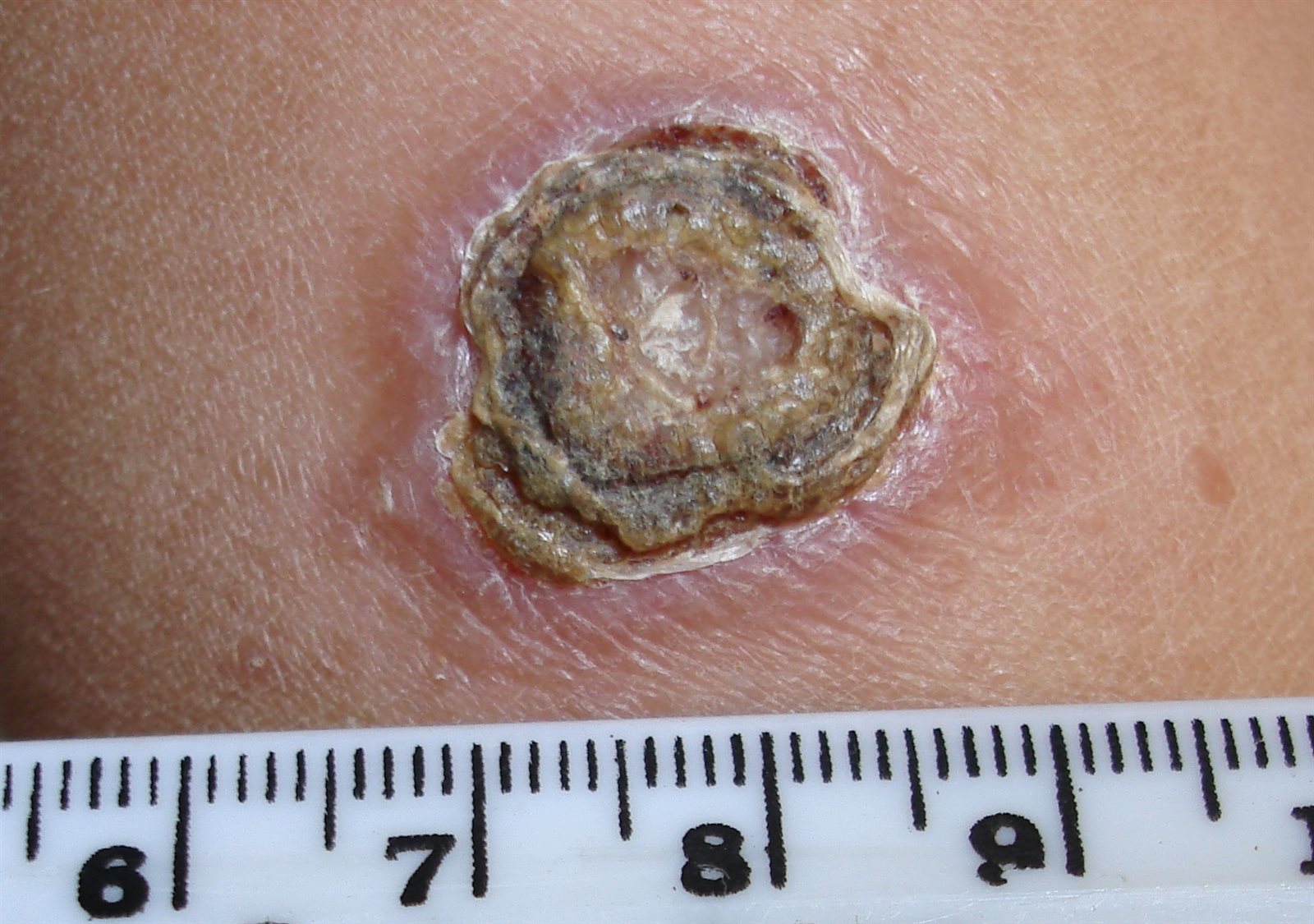
أعراض عند الكبار
وتشمل أعراض داء الليشمانيات الجلدي عند الكبار: (صعوبة في التنفس، تقرحات الجلد، والتي قد تصبح قرحة جلدية تلتئم ببطء شديد، انسداد الأنف، وسيلان الأنف، ونزيف في الأنف، صعوبة البلع، قرح وتآكل في الفم، واللسان، واللثة، والشفتين، والأنف الداخلي، عدم ارتياح في البطن، حمى تستمر من أسابيع لأشهر تأتي وتذهب، تعرق ليلي، بشرة رمادية ومتقشرة، شعر رقيق، فقدان الوزن، التعب والضعف، فقدان الشهية).
أعراض عند الأطفال
أما الأعراض عند الأطفال فتشمل: (سعال، إسهال، حمى استفراغ).

مضاعفات داء الليشمانيات الجلدي تشمل: (النزيف، الالتهابات القاتلة بسبب تلف جهاز المناعة، تشوه الوجه).
تشخيص مرض الليشمانيات الجلدي
ويعتمد تشخيص داء الليشمانيات الجلدي عادةً على مسحة الجلد المشقوق والتاريخ والمظهر السريري للآفة.
وكذا أخذ عينة من المخاط الموجود في الأنف لتأكيد التشخيص وتحديد نوع الليشمانيا، وهو أمر مهم عندما يكون هناك خطر الإصابة بداء الليشمانيات الجلدي المخاطي.
في أكثر من 70% من الحالات يمكن أن تكشف مسحة الجلد كاملة السُمك عن الطفيل حيث يستخدم علم التشريح المرضي أيضًا في تحديد داء الليشمانيات الجلدي المخاطي وداء الليشمانيات الحشوي، يجب أيضًا إجراء تعداد الدم الكامل واختبارات وظائف الكبد في داء الليشمانيات الحشوي.
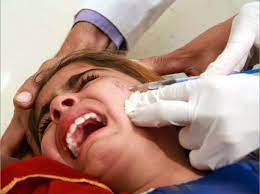
علاج الليشمانيات الجلدي
وتشمل علاج الليشمانيات الجلدي باروموميسين (Paromomycin): تم تطوير مرهم يحتوي على الباروموميسين حيث تتم المعالجة بواسطة دهن المرهم فوق الآفة.
ستيبوجلوكونات الصوديوم (Sodium Stibogluconate): يُعطى هذا الدواء عن طريق الحقن في داخل الوريد، أو في داخل العضل أو الحقن إلى داخل الآفة نفسها.






















